Pengertian Usus
Dalam hal ini usus merupakan salah satu bagian dari organ dalam tubuh manusia. Dalam hal ini usus menjadi bagian dari sistem pencernaan yang bermula dari lambung sampai anus. Yang secara umum, usus terdiri dari 2 bagian yaitu:
- Usus Halus
Usus kecil yaitu terbagi lagi menjadi duodenum, jejunum dan ileum. Usus halus merupakan panjang sekitar 4.5 m dan terletak di antara lambung dan usus besar. Usus halus terutama membantu untuk mencerna makanan dan menyerap nutrisi dari makanan melalui proyeksi seperti jari kecil di permukaan bagian epitel yang disebut dengan vili. Baik itu usus halus maupu usus besar dianggap sebagai bagian dari usus. Mereka telah struktur seperti tabung memanjang dengan lumen bagian dalam. -
Usus Besar
Usus besar yaitu terbagi lagi menjadi cecum, kolon dan rektum. Usus besar terutama menghilangkan bahan limbah dari tubuh kita. Usus besar memiliki panjang ialah sekitar 1m dan membentuk bagian terakhir dari saluran pencernaan. Dalam pencernaan tidak berlangsung di dalam usus besar dan hanya sekitar 4% dari penyerapan cairan, khususnya air, terjadi di sana. Dinding bagian dalam usus besar tidak memiliki villi dan memiliki luas permukaan serap yang sangat rendah. Fungsi usus besar termasuk penyerapan air dan limbah metabolik bakteri seperti K dan produksi bahan limbah yang disebut dengan feses.
Selain itu, secara makroskopis, usus halus dibagi menjadi duodenum, jejenum dan ileum yang saling berhubungan antara satu sama lain dan pada dasarnya memiliki struktur histologis yang hampir sama.
Baca Juga Artikel Yang Mungkin Berhubungan : 13 Perbedaan Usus Halus Dan Usus Besar
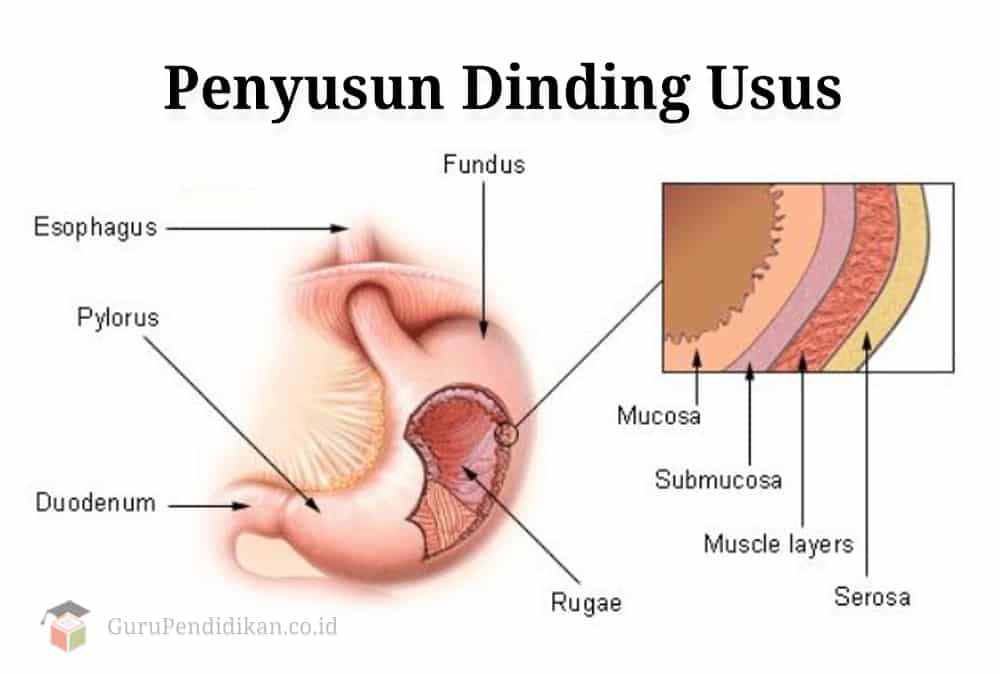
Lapisan Penyusun Dinding Usus
Lapisan-lapisan penyusun dinding usus halus mulai dari dalam sampai luar yang terdiri atas yaitu:
Tunika Mukosa
Tunika mukosa terdiri atas:
- Epitel usus halus berbentuk epitel kolumnar selapis yang terdiri atas sel absortif, sel goblet, sel endokrin dan sel paneth.
- Lamina propria yang terdiri atas jaringan ikat retikular dan fibroplastik yang longgar dan kaya pembuluh darah, pembuluh khil (lacteal), saraf, maupun otot licin.
- Pencernaan di usus halus ditunjang oleh bentuk khusus pada tunika mukosa, yaitu vili. Vili merupakan penjuluran mukosa yang berbentuk jari dan merupakan ciri khas usus halus. Tinggi vili ini bervariasi tergantung pada daerah dan spesies.
Akhirnya, permukaan penyebaran ditingkatkan oleh mikrovili. Mikrovili merupakan penjuluran sitoplasma pada permukaan bebas epitel vili. Vili dan mikrovili berfungsi memperluas permukaan usus halus ehingga penyerapan lebih efisien. Diantara dasar-dasar vili terdapat kelenjar-kelenjar yang meluas ke dalam bagian bawah mukosa yang disebut dengan kripta. Sel-sel kripta menyediakan sel-sel baru untuk menggantikan sel-sel permukaan vili yang terbuang ke dalam lumen usus.
Tunika Submukosa
Tunika submukosa merupakan lapisan jaringan ikat longgar, dengan pembuluh darah yang lebih besar, limfatik, saraf dan dapat berisi kelenjar yang mensekresi lendir. Tunika submukosa relatif tebal, sangat vaskular dan melayani mukosa. Dalam hal ini elemen yang diserap melewati mukosa dijemput dari pembuluh darah submukosa. Tunika submukosa juga memiliki kelenjar dan saraf pleksus. Tunika submukosa terletak dibawah mukosa dan terdiri dari jaringan ikat fibrosa yang memisahkan mukosa dari lapisan berikutnya serta muskularis eksterna. Untuk perlu diketahui jika muskularis diperut berbeda dari organ saluran pencernaan lainnya, dalam hal ini memiliki 3 lapisan otot. Di bawah lapisan otot ini terdapat adventitia, lapisan jaringan ikat yang selanjutnya ialah omenta.
Tunika Muskularis
Tunika muskularis terdiri atas lapisan luar yang memiliki serabut otot longitudinal dan lapisan dalam yang memiliki serabut otot halus yang berbentuk sirkuler. Yang kedua lapisan ini dipisahkan oleh suatu jaringan ikat berisi pleksus saraf parasimpastis yang disebut dengan plexus mienterikus atau auerbach’s. Suplai darah untuk usus halus diberikan melalui cabang-cabang dari arteri mesenterica celiaca dan cranialis yang menembus tunika muskularis kemudian tunika submukosa.
Tunika Serosa
Tunika serosa ialah lapisan teluar usus halus yang terdiri atas lapisan mesotel dengan jaringan ikat subserosa dibawahnya. Lapisan terluar ini ditutupi oleh peritoneum visceral yang berisi pembuluh darah, limfa dan saraf. Dalam anatomi, tunika serosa merupakan membran halus yang terdiri dari lapisan tipis sel yang dapat mengeluarkan cairan serosa dan lapisan jaringan ikat tipis. Membran serosa ini berlapis dan membungkus beberapa rongga tubuh, yang dikenal sebagai rongga serosa dimana mereka mengeluarkan cairan pelumas yang mengurangi gesekan dari gerakan otot.
Baca Juga Artikel Yang Mungkin Berhubungan : “Panjang Usus” Definisi & ( Jenis – Fungsi – Menjaga )
Penebalan Dinding Usus
Penebalan dinding usus mungkin berhubungan dengan sejumlah entitas, termasuk varian normal, kondisi peradangan, dan penyakit neoplastik.
Temuan CT yang perlu dianalisis ketika usus menebal menilai termasuk pola atenuasi; derajat penebalan; penebalan simetris versus asimetris; fokus , keterlibatan segmental, atau menyebar (difus). Evaluasi parameter ini, yang ditinjau dalam teks berikut, akan menyebabkan diagnosis banding lebih akurat.
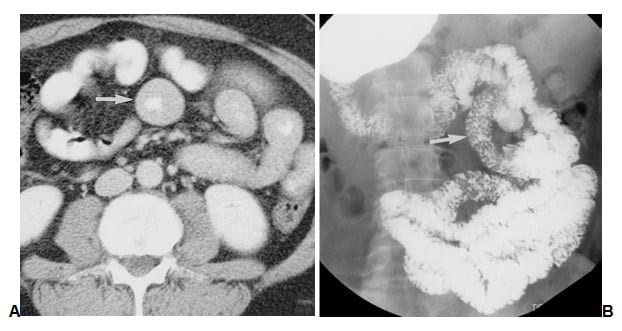
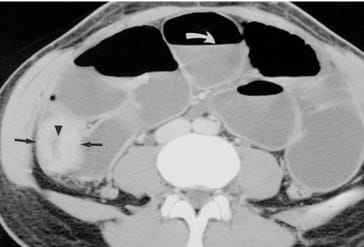
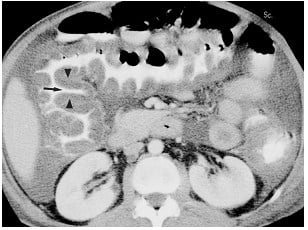
Keterangan : Jebakan dalam penafsiran penebalan dinding usus yang disebabkan oleh pencampuran air dan bahan kontras oral pada pria 47 tahun dengan riwayat limfoma.
- A, Axial CT scan melalui perut bagian atas menunjukkan lingkaran homogen jelas penebalan dinding loop jejunum (panah) , sebuah temuan mencurigakan untuk limfoma.
- B, Rontgen dari seri pencernaan bagian atas dilakukan 2 hari setelah menunjukkan usus kecil normal (panah)
Baca Juga Artikel Yang Mungkin Berhubungan : Sistem Pencernaan Makanan Pada Hewan Ruminansia Lengkap
Atenuasi Penebalan Dinding Usus
Pola atenuasi dari segmen penebalan dinding usus merupakan kriteria penting untuk menetapkan diagnosis banding. Dalam kebanyakan kasus, pola atenuasi dinding usus menebal secara langsung berkaitan dengan administrasi bahan kontras IV (gbr. 4). Jika bahan kontras IV tidak diberikan, sebagian besar kasus penebalan dinding usus akan menunjukkan atenuasi homogen. Dua pengecualian untuk ini adalah adanya deposisi lemak pusat dan pneumatosis usus (gbr. 5 dan 6). Dalam kasus ini, variasi atenuasi dari dinding usus dapat digambarkan pada CT tanpa bahan kontras IV karena perbedaan yang ditandai pada atenuasi jaringan.
Ada atau tidak adanya peningkatan dapat dievaluasi dalam berbagai cara, termasuk membandingkan atenuasi dari segmen menebal dengan segmen lain dari usus, membandingkan scan unenhanced dan contrast-enhanced, atau, jika gambar unenhanced tidak tersedia, didapatkan gambar tertunda. Setelah pemberian bahan kontras IV, ada dua pola yang berbeda dari atenuasi dinding usus: homogen dan heterogen.
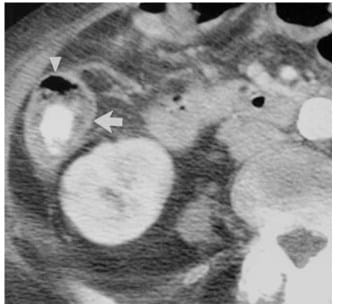
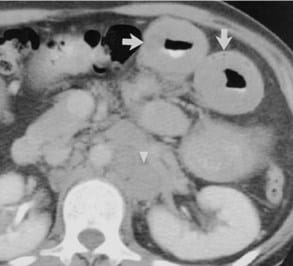
Keterangan : Ketebalan normal dinding kolon pada wanita 81 tahun dengan kanker payudara, CT scan aksial dengan kontras dari sekum menunjukkan penebalan dinding usus dengan penampilan sasaran (panah). Namun, dinding ventral tipis, tanpa gambaran target (mata panah). kadang-kadang, cairan residu dalam usus dapat meniru edema sub mukosa dan penebalan dinding usus, seperti dalam kasus ini, mengidentifikasi daerah fokus pembesaran tanpa cairan yang berdekatan akan memperjelas tebal dinding.
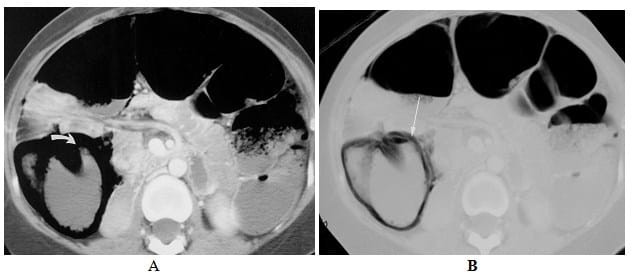
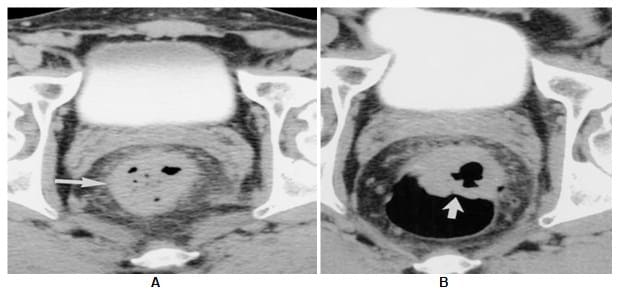
Keterangan : Tanda “target” terdeteksi hanya setelah pemberian kontras IV pada orang tua 64-tahun dengan rasa sakit dan diare berdarah.
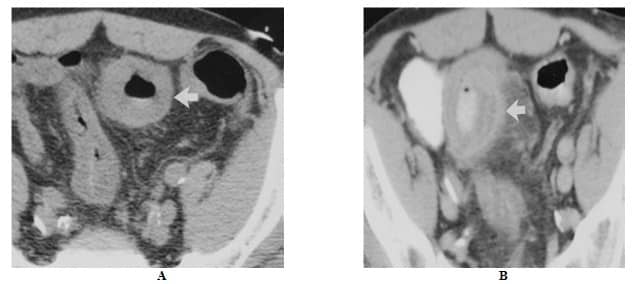
- A, CT scan diperoleh tanpa bahan kontras IV menunjukkan penebalan melingkar moderat kolon sigmoid (panah). Atenuasi dinding usus homogen. Tanpa bahan kontras IV, karakterisasi lebih lanjut tidak mungkin.
- B, gambar CT aksial yang diperkuat kontras diperoleh 48 jam setelah
- A pada tingkat yang sama menunjukkan penebalan sigmoid dengan konfigurasi “target” (panah). Temuan ini menunjukkan peradangan atau iskemia, endoskopi dan biopsi mengkonfirmasi kolitis iskemik.
a. Atenuasi Homogen
Diagnosis banding dinding usus menebal yang menunjukkan atenuasi homogen pada CT termasuk perdarahan sub mukosa atau hematoma, infark usus, neoplasma, penyakit kronis crohn’s , cedera radiasi, dan penebalan pseudo berhubungan dengan distensi lengkap dan sisa cairan.
Perdarahan sub mukosa
Diagnosis dari perdarahan sub mukosa usus biasanya dibuat ketika CT melukiskan dinding usus gambaran melingkar dan penebalan simetris pada pasien yang sedang menjalani terapi antikoagulasi atau yang memiliki diatesis perdarahan yang mendasari (gbr. 7). Pada CT, sebagian besar kasus perdarahan sub mukosa menunjukkan atenuasi tinggi homogen dari segmen menebal dan kurangnya peningkatan. Pasien sering memiliki riwayat koagulopati dan, dalam banyak kasus, usus kecil dipengaruhi dalam distribusi segmental. Pada pasien dengan perdarahan sub mukosa yang dicurigai, pemeriksaan CT unenhanced sering membantu dalam penegakan diagnosis dengan menunjukkan atenuasi tinggi dalam segmen yang menebal. Atenuasi tinggi diakibatkan perdarahan akut di dinding usus.
Iskemik dan infark
Tampilan dinding pencernaan bervariasi pada CT dengan kontras IV yang ditingkatkan sebagai mana dinding usus berproses dari iskemia hingga infark. Ketika dinding dalam keadaan iskemik, sering kali penebalan melingkar dan mungkin berisi konfigurasi atenuasi target atau halo (gbr. 8). Dalam kasus lain dari iskemik usus, dinding menebal dan tidak ada peningkatan teridentifikasi. Dalam kasus ini, atenuasi homogen dari dinding usus akan terlihat. Mendeteksi kurangnya peningkatan bisa sulit, tapi membandingkan loop berdekatan membantu temuan (gbr. 9). Etiologi iskemia dan infark termasuk tromboemboli, aliran rendah (terkait dengan miskinnya cardiac output), dan obstruksi strangulation.
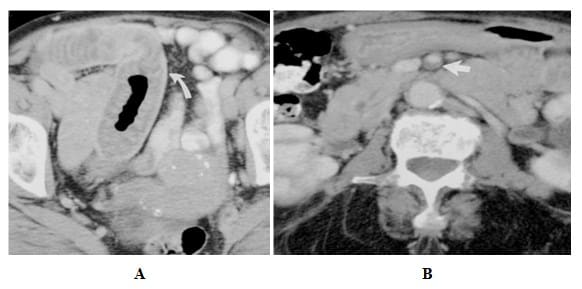 Keterangan : Usus iskemik dengan penebalan mural dan konfigurasi target atenuasi pada wanita 71 tahun.
Keterangan : Usus iskemik dengan penebalan mural dan konfigurasi target atenuasi pada wanita 71 tahun.
- A, CT scan aksial dengan kontras pada tingkat ileum terminal menunjukkan penebalan melingkar dinding usus kecil dengan konfigurasi sasaran (panah).
- B, CT scan dengan peningkatan kontras di tingkat arteri mesenterika superior menunjukkan intraluminal filling defect (panah) konsisten dengan trombus mural.
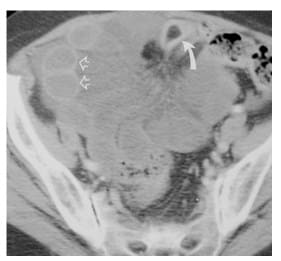 Keterangan : Loop dalam loop tertutup obstruksi tidak meningkat pada tingkat yang sama seperti loop pada loop tidak tertutup (panah padat), menggambarkan iskemia.
Keterangan : Loop dalam loop tertutup obstruksi tidak meningkat pada tingkat yang sama seperti loop pada loop tidak tertutup (panah padat), menggambarkan iskemia.
Penyakit chron kronis dan perubahan radiasi kronis
Penyakit crohn kronis dan radiasi enteritis kronis mungkin menunjukkan atenuasi homogen pada CT dengan peningkatan kontras. Pada pasien dengan penyakit crohn lama atau cedera radiasi, fibrosis trans mural berkembang. Pada fase kronis, temuan khas di CT dengan peningkatan kontras IV dari gambaran target tidak lagi ada.
Neoplasma
Neoplasma gastrointestinal dapat tampak dengan atenuasi homogen dari penebalan segmen pada CT dengan peningkatan kontras. Dalam hal ini, kriteria lain (derajat, simetri, panjang segmen yang terlibat, dan kelainan perienteric terkait) sangat penting dalam penegakan diagnosis yang benar. Dalam kasus neoplasma, atenuasi homogen berkorelasi dengan ukuran tumor. Tumor kecil tampak baik sebagai daerah penebalan dinding usus melingkar atau sebagai daerah penebalan dinding usus asimetris dengan peningkatan homogen.
Limfoma usus kecil sering digambarkan pada CT sebagai area segmental dari penebalan melingkar dengan atenuasi homogen dan peningkatan. Sebuah penelitian terakhir menemukan bahwa di 33 (72%) dari 46 pasien dengan limfoma usus kecil, usus terlibat menunjukkan daerah fokus tunggal atau multipel dari penebalan dinding dengan atenuasi homogeny melingkar
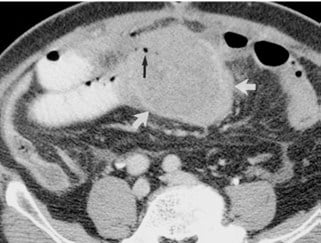
Keterangan : Adenokarsinoma diferensiasi baik pada pria 26 tahun dengan obstruksi usus. CT scan aksial dengan kontras pada tingkat sekum menunjukkan atenuasi homogen dari sekum menebal melingkar (panah lurus). Sejumlah kecil cairan terlihat dalam lumen (mata panah). Obstruksi multipel loop usus kecil dengan tingkat udara-cairan (panah melengkung).
Keterangan : Penebalan tegas usus halus (panah). Retroperitoneal lymphadenopathy (jung panah)
Jebakan
sisa cairan di dalam lumen lapisan mukosa dinding usus dapat dianggap sebagai segmen menebal tanpa peningkatan (gbr. 2). Dalam kasus ini, sebuah proses penyakit mungkin sulit untuk dikecualikan, dan korelasi dengan serangkaian usus kecil mungkin diperlukan.
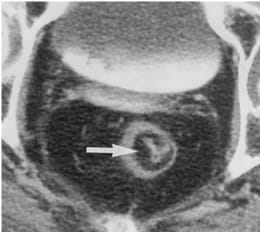
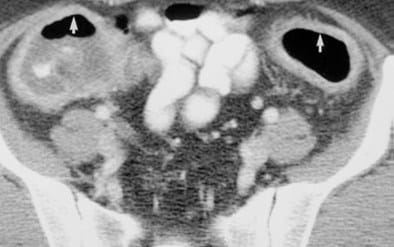
Keterangan : Deposisi lemak di sub mukosa mengambarkan gambaran “target” pada pria 85 tahun dengan riwayat ulcerative colitis kronis. CT scan dengan kontras dari rektum menunjukkan konfigurasi target dengan atenuasi rendah pusat dalam sub mukosa (panah). Atenuasi rendah pusat memiliki densitas yang sama (-80 h) sebagai lemak sekitar perirectal, menunjukkan deposisi lemak sub mukosa.
b. Atenuasi Heterogen
Atenuasi heterogen adalah pola kedua yang mungkin digambarkan dalam segmen penebalan dinding usus. Ketika atenuasi dari dinding usus menebal adalah heterogen, dinding dapat menampilkan pola berlapis atau pola campuran atenuasi.
Mengenali lapisan atenuasi dalam segmen penebalan dinding usus membantu dalam diagnosis banding. Pola berlapis mungkin tampak dalam bentuk halo ganda atau konfigurasi target. Tanda halo ganda terdiri dari sebuah atenuasi rendah dalam( edema) cincin dikelilingi oleh cincin atenuasi luar lebih tinggi. Dalam tanda “target”, lapisan dalam dan luar atenuasi tinggi mengelilingi area pusat penurunan (edema) atenuasi . Tanda-tanda yang terbaik divisualisasikan pada arteri dan awal tahap akhir vena portal dari peningkatan dengan bahan kontras IV. Pada CT unenhanced atau tertunda (>2 menit) kontras yang diperkuat , tanda-tanda ini tidak dapat digambarkan (gbr. 4). Atenuasi tinggi dengan tanda-tanda ini berhubungan dengan hiperemi.
Inflamasi dan iskemik
Halo ganda dan tanda-tanda target memiliki arti yang sama dalam keduanya biasanya mengindikasikan kondisi inflamasi atau iskemik akut. Di samping penyakit Crohn, pola atenuasi mungkin berada di dalam ulcerative colitis, enterocolitis infeksius, enteritis radiasi, vaskulitis, lupus eritematosus, dan edema usus pada pasien dengan sirosis (gbr. 12). Temuan atenuasi berlapis dalam segmen menebal, walaupun tidak spesifik, digunakan terutama untuk mengecualikan kondisi ganas.
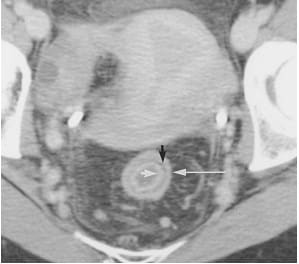 Keterangan : Tanda “target” pada wanita 35 tahun dengan riwayat ulcerative colitis. CT scan aksial dengan kontras dari rektum menunjukkan penebalan dinding ringan dengan penampilan klasik dan peningkatan target dalam mukosa (panah putih pendek) dan peningkatan luar lapisan otot (panah putih panjang) putih sekitarnya rendah redaman edema sub mukosa (panah hitam).
Keterangan : Tanda “target” pada wanita 35 tahun dengan riwayat ulcerative colitis. CT scan aksial dengan kontras dari rektum menunjukkan penebalan dinding ringan dengan penampilan klasik dan peningkatan target dalam mukosa (panah putih pendek) dan peningkatan luar lapisan otot (panah putih panjang) putih sekitarnya rendah redaman edema sub mukosa (panah hitam).
Neoplasma
Sebuah pengecualian untuk aturan umum yang berlaku (tanda target = peradangan) adalah jarang terjadi tanda ini dalam infiltrasi karsinoma scirrhous dari lambung dan usus besar. Kekakuan (setelah percobaan insuflasi udara), penyempitan lumen berat, transisi tiba-tiba, dan limfadenopati regional biasanya membantu pada penegakan diagnosis yang benar.
Jebakan
Jebakan potensial mungkin timbul ketika bahan kontras sisa cairan dan oral mengisi lumen usus dan menyerupai tanda target . Melihat bahwa usus sebagian diisi dengan cairan dan daerah sekitarnya dari usus teregang dengan baik oleh gas biasanya akan memungkinkan jebakan ini harus diakui .
c. Atenuasi Heterogen Campuran
Kategori akhir pola atenuasi dalam penebalan usus adalah atenuasi dicampur. Dalam kasus ini, dinding usus menebal tidak teratur menunjukkan beberapa zona atenuasi yang lebih rendah sembarangan terletak berdekatan dengan daerah atenuasi lebih tinggi. Temuan terkait dengan iskemia dan nekrosis dapat dilihat pada tingkat tinggi, diferensiasi buruk neoplasma gastrointestinal seperti adenocarcinoma dan tumor sel stroma. Tumor yang lebih besar sering mengalami nekrosis pusat dan akan menunjukkan peningkatan yang heterogen pada scan kontras yang disempurnakan. Peningkatan heterogen terlihat pada tumor yang besar dan berhubungan dengan pertumbuhan yang cepat, iskemia, dan nekrosis. Adenocarcinoma mucinous sering mengandung kurang jelas daerah sentra yang kurang jelas dari atenuasi rendah terkait dengan deposisi musin intraseluler tumor dan bisa menunjukkan atenuasi heterogen setelah pemberian kontras.
Keterangan : Peningkatan deteksi dan evaluasi udara intra mural dengan jendela lebar dan pengaturan tingkat rendah pada wanita 34 tahun dengan AIDS dan diare.
- A, CT scan aksial dengan kontras (jendela lebar dan tingkat, 420 dan 30 H) di tingkat sekum menunjukkan gas di sekitar sekum (panah).
- B, irisan CT sama seperti A (lebar jendela dan tingkat, 1550 dan -460 h, masing-masing) menunjukkan lebih baik bahwa redaman rendah sentral (gas) dalam dinding (panah) dari sekum, yang kompatibel dengan pneumatosis, pasien diobati dengan antibiotik , membaik dalam waktu seminggu, dan tidak memerlukan kolektomi.
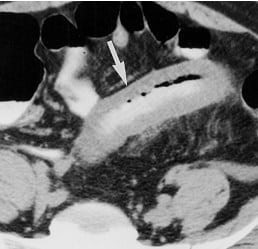 Keterangan : Perdarahan intra mural pada pria usia 64 tahun dengan penebalan dinding usus (atenuasi homogen). CT scan aksial dengan kontras abdomen menunjukkan penebalan melingkar segmental dengan atenuasi homogen dari sebuah loop dari jejunum (panah). Diagnosis banding meliputi perdarahan, iskemia, dan limfoma.
Keterangan : Perdarahan intra mural pada pria usia 64 tahun dengan penebalan dinding usus (atenuasi homogen). CT scan aksial dengan kontras abdomen menunjukkan penebalan melingkar segmental dengan atenuasi homogen dari sebuah loop dari jejunum (panah). Diagnosis banding meliputi perdarahan, iskemia, dan limfoma.
Baca Juga Artikel Yang Mungkin Berhubungan : √ Makalah Zat Adiktif Dan Psikotropika : Pengertian, Macam, Contoh, Dampaknya
Derajat Tingkat Penebalan dari Dinding Usus
Variabel kedua yang membantu dalam menegakkan diagnosis banding ketika mengevaluasi penebalan dinding usus adalah derajat tingkat penebalan. Entitas yang menyebabkan penebalan dinding usus ringan (1-2 cm) sering tumpang tindih dan termasuk kondisi inflamasi dan neoplasma. Secara umum, kondisi jinak di penebalan dinding usus kurang dari 2 cm, sedangkan penebalan dinding lebih besar dari 3 cm biasanya hadir dalam kondisi neoplastik.
Penebalan ringan
Dalam kasus-kasus penebalan dinding usus ringan, kondisi nonneoplastic (inflamasi atau menular) biasanya hadir. Dua kondisi peradangan lebih umum dari usus adalah ulcerative colitis dan penyakit Crohn. Penebalan dinding biasanya lebih besar pada penyakit Crohn. Sebuah studi menemukan rata-rata ketebalan dinding usus besar pada penyakit crohn adalah 11,0 mm dibandingkan dengan 7,8 mm pada pasien dengan radang usus besar
Penebalan tegas
Infeksi dan inflamasi — Dengan infeksi berat dari usus besar, dinding dapat menjadi menebal tegas oleh lipatan haustral edema (sampai 2 cm atau lebih besar). Pada CT, temuan dari barium terperangkap antara lipatan ini dikenal sebagai tanda “accordion”
Keterangan : Tanda “accordion” pada pria 44 tahun dengan diare dan kolitis clostridium difficile. Gambaran CT aksial dengan kontras abdomen tengah menunjukkan penebalan tegas haustra (panah). barium (panah) terjebak antara haustra yang menebal mirip dengan penampilan “accordion”.
Neoplasma — Neoplasma usus primer sering hadir sebagai segmen- segmen pendek dari penebalan dinding usus (gbr. 10). Sarkoma (tumor stroma gastrointestinal) biasanya tampak sebagai massa exophytic besar dengan atenuasi heterogen (gbr. 19). limfoma usus kecil jarang menghalangi lumen, dan sering muncul sebagai segmen tegas yang menebal antara 1,5 – 7 cm (rata-rata, 2,6 cm).
Keterangan : Massa usus exophytic pada pria 84 tahun dengan obstruksi usus. CT scan aksial dengan kontrasl menunjukkan massa exophytic besar memanjang dari jejunum dengan atenuasi heterogen (panah putih). Gelembung kecil gas hadir dalam massa (panah hitam), menunjukkan fistula dalam usus.
Penebalan simetris dan asimetris
Fitur lain untuk mengevaluasi kasus-kasus penebalan dinding usus adalah apakah segmen yang terlibat menebal secara simetris atau asimetris. Penebalan simetris tampak ketika segmen terlibat menunjukkan tingkat penebalan yang sama pada seluruh keliling segmen abnormal. Penebalan asimetris berkaitan dengan derajat yang penebalan eksentrik berbeda sekitar lingkar segmen yang terlibat. Penebalan simetris terlihat dalam kondisi peradangan usus, infeksi, edema usus, dan iskemia . Selain itu, biasanya penebalan usus simetris dalam kasus-kasus perdarahan sub mukosa . Beberapa neoplasma juga dapat menampilkan penebalan simetris, karsinoma terutama scirrhous dan, kadang-kadang, limfoma .
Penebalan usus asimetris atau eksentrik terutama terlihat pada kondisi keganasan, pengecualian untuk ini adalah kasus penyakit crohn lama di usus yang mungkin juga terjadi penebalan asimetris. Neoplasma paling sering tampak dengan penebalan asimetris, termasuk tumor stroma, adenokarsinoma, carcinoids, metastase, dan, kadang-kadang, limfoma. Massa exophytic besar biasanya tampak pada pasien dengan tumor stroma gastrointestinal, metastase, dan, kadang-kadang, limfoma. Lesi asimetris pendek tidak teratur merupakan ciri khas dari adenokarsinoma usus primer dan penyakit metastatik
Keterangan : Penebalan asimetris focal pada CT scan pada pria 59 tahun memperlihatkan peregangan rectal. A, scan aksial pada daerah rektum menunjukkan kurangnya peregangan (panah), yang membatasi pemeriksaan. B, axial scan pada tingkat yang sama seperti A yang dilakukan setelah pemberian udara rektal menunjukkan penebalan fokus asimetris massa ulserasi (panah) pada dinding nondependent rectum.
Penebalan Dinding Usus Fokal, Segmental dan Difus
Sangat lah penting untuk menentukan apakah penebalan dinding usus adalah fokus (beberapa sentimeter), segmental (10-30 cm), atau difus (melibatkan sebagian dari usus kecil atau usus besar).
- Penebalan fokal
Penebalan fokal terlihat dalam kedua proses jinak dan ganas. Neoplasma saluran pencernaan sebagian besar tampak sebagai daerah fokal pada penebalan dinding usus (gbr. 10). Proses peradangan yang dapat hadir sebagai daerah fokalpenebalan dinding usus termasuk diverticulitis, radang usus buntu, dan, kadang-kadang, TBC.
- Penebalan segmental
Keterlibatan distribusi segmental biasanya disebabkan oleh proses inflamasi, kondisi yang berhubungan dengan keterlibatan segmental termasuk penyakit Crohn, ileitis infeksius, enteritis radiasi, dan iskemia. Pertimbangan lain untuk keterlibatan segmental termasuk perdarahan intra mural dan limfoma (Gambar 7 dan 11). -
Penebalan difus
Penebalan dinding usus difus terlihat dengan berbagai kondisi peradangan, termasuk kolitis ulseratif, enteritis menular, edema dari keadaan rendah protein, hipertensi portal yang terkait dengan sirosis, dan iskemia rendah aliran (gbr. 21). Penebalan difus atau segmental dapat dilihat pada pasien dengan vaskulitis usus kecil, seperti yang sering terjadi pada lupus eritematosus sistemik (gambar 12).
Keterangan : Difusi ringan penebalan dinding kolon pada wanita 35 tahun. Gambaran CT scan aksial dengan kontras menunjukkan dinding penebalan ringan mengelilingi kolon asenden dan desenden (panah). Kolitis ringan difus menunjukkan infeksi atau kolitis ulseratif.
Baca Juga Artikel Yang Mungkin Berhubungan : Pertumbuhan Primer Dan Sekunder
Proses Percernaan Usus
Proses pencernaan makanan di usus halus terbagi menjadi 2 jenis, yakni:
Kontraksi segmental
Segmentasi meruapakan metode motilitas utama usus halus mencampur dan mendorong secara perlahan kimus. Kontraksi segmentasi berberntuk cincin karena di dukung oleh otot polos usus halus. Kontraksi ini terjadi si sepanjang usus. Cincin-cincin kontraktil ini timbul setiap beberapa sentimeter membagi usus halus menjadi segmen-segmen kecil. Cincin kontraktil ini tidak menyapu ke seluruh panjnag usus tetapi seperti bergantian melakukan kontraksi.
Bagian yang berkontraksi kemudian relaksasi, sedangkan bagian yang relaksasi berganti menjadi kontraksi. Dengan cara kontraksi tersebut, kimus akan dicampur dan dihancurkan secara merata. Fungsi pencampuran yaitu mencampurkan kimus dengan getah pencernaan, memajankan seluruh kimus ke permukaan absortif mukosa usus halus, dan menggerakan kimus menuju usus besar walalupun terjadi sangat lambat. Kimus dapat berjalan ke depan karena frekuensi kontraksi otot polos semakin berkurang sepanjang usus halus. Jadi frekuensi kontraksi di duodenum lebih besar dibandingkan di ileum. Hal ini disebabkan sel-sel pemacu di duodenum lebih cepat mengalami depolarisasi dibandingkan dengan ileum. Kecepatan kontraksi di duodenum 12 kali permenit, dibandingkan ileum hanya 9 kali permenit. Oleh karena itu, kimus akan terdorong secara perlahan. Mekanisme pendorongan makanan yang lambat ini menguntungkan terjadinya proses pencernaan dan penyerapan makanan dengan baik. Perjalanan makanan biasanya memerlukan waktu 3-5 jam untuk melewati usus halusSherwood.
Kontraksi segmental terjadi diawali oleh sel-sel pemicu usus halus yang menghasilkan irama listrik dasar (BER, Basic Electrical Rhythm). BER membawa otot polos ke ambang kemudian kontraksi segmental akan terinduksi. Tingkat ketanggapan otot polos sirkuler dan intensitas kontraksi segmental dapat dipengaruhi oleh hormon gastrin dan oleh aktivitas saraf ekstrinsik. Sewaktu makanan pertama kali masuk ke usus halus, duodenum maupun ileum akan melakukan kontraksi. Duodenum berkontraksi sebagai respon adanya karena ada peregangan lokal karena adanya kimus, sedangkan kontraksi ileum ditimbulkan oleh gastrin yang disekresikan oleh keberadaan kimus di lambung, disebut juga reaksi gastroileum. Saraf-saraf ekstrinsik juga mempengaruhi kontraksi usus halus. Rangsangan parasimpatis meningkatkan segmentasi sedangkan rangsangan simpatis menekan aktivitas segmentasiSherwood.
- Kompleks motilitas migratif
Setelah sebagian besar makanan sudah selesai diserap, kontraksi segmental berhenti, kemudian digantikan oleh kompleks motilitas migratif. Motilitas ini berupa gelombang peristaltik repetitif lambat yang berjalan singkat ke arah hulu usus sebelum lenyap. Gelombang ini memerlukan waktu sekitar 100-150 menit untuk bermigrasi dari lambung sampai bagian akhir usus halus dengan setiap kontraksi menyapu semua sisa makanan sebelumnya ditambahn debris mukosa dan bakteri ke arah kolon. Diperkiraan proses ini dipengaruhi hormon motilin yang belum dapat dipastikan keberadaanya. Sewaktu makanan berikutnya datang aktivitas segmental kembali dicetuskan dan kompleks migratif berhentiSherwood.
- Katup Ileosekum
Makanan yang telah melewati usus halus, ileum, akan menuju ke usus besar, sekum. Perjalanan makanan ke usus besar akan melewati katup ileosekum. Katup ini berfungsi untuk sawar antara usus halus dan usus besar. Selain itu terdapat sfingter ileosekum yang mengatur kontraksi otot polos agar makanan dapat masuk ke usus besar dan tidak kembali lagi ke usus halus.
Reaksi enzimatik
Kelenjar eksokrin yang terdapat pada usus halus mengeluarkan sekitar 1,5 liter larutan garam dan mukus cair yang dikenal sebagai sukus enterikus setiap hari ke dalam lumen yang berfungsi sebagai proteksi dan lubrikasi.rangsangan sekresi sukus stimulasi lokal kimus pada mukosa usus halus. Usus halus tidak mensekresi enzim pencernaan. Pencernaan di lumen usus halus dilaksanakan oleh enzim-enzim pankreas, pencernaan lemak ditingkatkan oleh sekresi empedu.
Baca Juga Artikel Yang Mungkin Berhubungan : Pengertian Jaringan Pada Hewan Dan Tumbuhan (Termasuk Manusia) Dalam Biologi
Fungsi Usus Pada Manusia
Fungsi Usus Halus
Secara fungsional, usus kecil adalah bagian yang sangat penting dari saluran pencernaan karena tidak hanya mencerna sebagian besar isi makanan tetapi juga dimaksudkan untuk menyerap partikel makanan yang terakhir dicerna. Ini adalah tempat di mana hampir semua penyerapan berlangsung termasuk nutrisi, garam empedu, vitamin, dan sebagainya. Beberapa fungsi usus halus adalah sebagai berikut:
- Penetralan
Sebagian makanan yang berasal dari perut dicerna melalui lubang pilorus yang bersifat sangat asam, tetapi enzim yang hadir dalam duodenum dan bagian lain dari usus halus tidak dapat melakukan aktivitas sebagai katalis biologi. Jadi sebagai yang pertama dan fungsi utama usus, lubang pilorus berfungsi sebagai media penetralanmakanan dan enzim yang dibuat untuk bertindak dengan cara yang paling efisien. -
Pencernaan
Sebagian besar pencernaan kimia terjadi di usus halus (duodenum). Bahkan, duodenum hanya bertanggung jawab untuk pencernaan penyerapan makana. Pankreas mengeluarkan enzim pencernaan, yang memasuki usus halus melalui saluran pankreas. Selain itu, pankreas juga melepaskan bikarbonat ke dalam usus halus di bawah pengaruh hormon secretin, untuk menetralkan asam berpotensi. Nutrisi yang menjalani pencernaan pertama kali di usus halus adalah karbohidrat, protein dan lipid. Dalam usus halus karbohidrat akan dipecah menjadi gula sederhana (monosakarida – glukosa). Misalnya, karbohidrat yang terdegradasi dari oligosakarida menjadi monosakarida oleh amilase pankreas, setelah itu dua enzim lain: dextrinase dan glukoamilase akan lebih menghancurkannya.
Kandungan empedu juga mengeluarkan empedu ke dalam duodenum, yang bertanggung jawab untuk pemecahan lemak makanan, bersama dengan lipase pankreas. Empedu menyelubungi molekul lemak dan bentuk gumpalan yang dikenal sebagai misel, yang sekarang dapat diserap oleh sel-sel yang melapisi usus halus. Protein dan peptida, di sisi lain, dipecah menjadi asam amino. Degradasi protein dimulai di perut dan terus berlangsung di usus halus Enzim proteolitik disekresikan oleh pankreas memecah peptida menjadi peptida yang lebih halus Selain itu, sikat enzim perbatasan pankreas disebut carboxypeptidase membagi satu asam amino pada suatu waktu. Lipase pankreas menurunkan trigliserida menjadi monogliserida dan asam lemak bebas.
- Penyerapan
Ini adalah satu-satunya bagian di mana hampir semua penyerapan makanan dicerna, seperti penyerapan vitamin dan garam. Untuk asupan nutrisi ke dalam aliran darah, ada sel-sel khusus (misalnya enterosit) yang memfasilitasi proses penyerapan.
Fungsi Usus Besar
Fungsi usus besar yang paling penting adalah absorbsi air elektrolit, yang sudah hampir selesai dalam kolon dekstra. Kolon sigmoid berfungsi sebagai reservoir yang menampung massa feses yang sudah terdehidrasi hingga berlangsungnya defekasi. Kolon mengabsorbsi sekitar 800ml air/hari. Pada umumnya usus besar bergerak secara lambat. Gerakan usus besar yang khas adalah gerakan pengadukan haustural. Kantong atau haustura meregang dan dari waktu ke waktu otot sirkular akan berkontraksi untuk mengosongkannya. Gerakan ini tidak progresif tetapi menyebabkan isi usus bergerak bolak-balik dan meremas-remas sehingga memberi cukup waktu untuk terjadi absorbsi.
- Gerakan Mencampur “Haustrasi”.
Gerakan segmentasi dengan konstriksi sirkular yang besar pada kolon, ± 2.5 cm otot sirkular akan berkontraksi, kadang menyempitkan lumen hampir tersumbat. Saat yang sama, otot longitudinal kolon (taenia koli) akan berkontraksi. Kontraksi gabungan tadi menyebabkan bagian usus yang tidak terangsang menonjol keluar (haustrasi). Setiap haustrasi mencapai intensitas puncak dalam waktu ±30 detik, kemudian menghilang 60 detik berikutnya, kadang juga lambat terutama sekum dan kolon asendens sehingga sedikit isi hasil dari dorongan ke depan. Oleh karena itu bahan feses dalam usus besar secara lambat diaduk dan dicampur sehingga bahan feses secara bertahap bersentuhan dengan permukaan mukosa usus besar, dan cairan serta zat terlarut secara progresif diabsorbsi hingga terdapat 80-200 ml feses yang dikeluarkan tiap hari. -
Gerakan Mendorong “Pergerakan Massa”.
Banyak dorongan dalam sekum dan kolon asendens dari kontraksi haustra yang lambat tapi persisten, kimus saat itu sudah dalam keadaan lumpur setengah padat. Dari sekum sampai sigmoid, pergerakan massa mengambil alih peran pendorongan untuk beberapa menit menjadi satu waktu, kebanyakan 1-3 x/hari gerakan. Selain itu, kolon mempunyai kripta lieberkuhn tapi tidak ber-vili. menghasilkan mucus (sel epitelnya jarang mengandung enzim). Mucus mengandung ion bikarbonat yang diatur oleh rangsangan taktil , langsung dari sel epitel dan oleh refleks saraf setempat terhadap sel mucus Krista lieberkuhn. Rangsangan n. pelvikus dari medulla spinalis yang membawa persarafan parasimpatis ke separuh sampai dua pertiga bagian distal kolon. Mucus juga berperan dalam melindungi dinding kolon terhadap ekskoriasi, tapi selain itu menyediakan media yang lengket untuk saling melekatkan bahan feses. Lebih lanjut, mucus melindungi dinding usus dari aktivitas bakteri yang berlangsung dalam feses, ion bikarbonat yang disekresi ditukar dengan ion klorida sehingga menyediakan ion bikarbonat alkalis yang menetralkan asam dalam feses. Mengenai ekskresi cairan, sedikit cairan yang dikeluarkan melalui feses (100 ml/hari). Jumlah ini dapat meningkat sampai beberapa liter sehari pada pasien diare berat -
Absorpsi dalam Usus Besar
Sekitar 1500 ml kimus secara normal melewati katup ileosekal, sebagian besar air dan elektrolit di dalam kimus diabsorbsi di dalam kolon dan sekitar 100 ml diekskresikan bersama feses. Sebagian besar absorpsi di pertengahan kolon proksimal (kolon pengabsorpsi), sedang bagian distal sebagai tempat penyimpanan feses sampai akhirnya dikeluarkan pada waktu yang tepat (kolon penyimpanan) -
Kemampuan Absorpsi Maksimal Usus Besar
Usus besar dapat mengabsorbsi maksimal 5-8 L cairan dan elektrolit tiap hari sehingga bila jumlah cairan masuk ke katup ileosekal melebihi atau melalui sekresi usus besar melebihi jumlah ini akan terjadi diare.
Kerja Bakteri dalam kolon. Banyak bakteri, khususnya basil kolon, bahkan terdapat secara normal pada kolon pengabsorpsi. Bakteri ini mampu mencerna selulosa (berguna sebagai tambahan nutrisi), vitamin (K, B 12 , tiamin, riboflavin, dan bermacam gas yang menyebabkan flatus di dalam kolon, khususnya CO 2 , H 2 , CH 4 )
Komposisi feses. Normalnya terdiri dari 3/4 air dan ‘/4 padatan (30% bakteri, 10-20% lemak, 10-20% anorganik, 2-3% protein, 30% serat makan yang tak tercerna dan unsur kering dari pencernaan (pigmen empedu, sel epitel terlepas). Warna coklat dari feses disebabkan oleh sterkobilin dan urobilin yang berasal dari bilirubin yang merupakan hasil kerja bakteri. Apabila empedu tidak dapat masuk usus, warna tinja menjadi putih (tinja akolik). Asam organic yang terbantuk dari karbohidrat oleh bakteri merupakan penyebab tinja menjadi asam (pH 5.0-7.0). Bau feses disebabkan produk kerja bakteri (indol, merkaptan, skatol, hydrogen sulfide). Komposisi tinja relatif tidak terpengaruh oleh variasi dalam makanan karena sebagian besar fraksi massa feses bukan berasal dari makanan. Hal ini merupakan penyebab mengapa selama kelaparan jangka panjang tetap dikeluarkan feses dalam jumlah bermakna. -
Defekasi
Sebagian besar waktu, rectum tidak berisi feses, hal ini karena adanya sfingter yang lemah ±20 cm dari anus pada perbatasan antara kolon sigmoid dan rectum serta sudut tajam yang menambah resistensi pengisian rectum. Bila terjadi pergerakan massa ke rectum, kontraksi rectum dan relaksasi sfingter anus akan timbul keinginan defekasi. Pendorongan massa yang terus menerus akan dicegah oleh konstriksi tonik dari 1) sfingter ani interni; 2) sfingter ani eksternus Refleks Defekasi. Keinginan berdefekasi muncul pertama kali saat tekanan rectum mencapai 18 mmHg dan apabila mencapai 55 mmHg, maka sfingter ani internus dan eksternus melemas dan isi feses terdorong keluar. Satu dari refleks defekasi adalah refleks intrinsic (diperantarai sistem saraf enteric dalam dinding rectum.
Ketika feses masuk rectum, distensi dinding rectum menimbulkan sinyal aferen menyebar melalui pleksus mienterikus untuk menimbulkan gelombang peristaltic dalam kolon descendens, sigmoid, rectum, mendorong feses ke arah anus. Ketika gelombang peristaltic mendekati anus, sfingter ani interni direlaksasi oleh sinyal penghambat dari pleksus mienterikus dan sfingter ani eksterni dalam keadaan sadar berelaksasi secara volunter sehingga terjadi defekasi. Jadi sfingter melemas sewaktu rectum teregang Sebelum tekanan yang melemaskan sfingter ani eksternus tercapai, defekasi volunter dapat dicapai dengan secara volunter melemaskan sfingter eksternus dan mengontraksikan otot-otot abdomen (mengejan). Dengan demikian defekasi merupakan suatu reflex spinal yang dengan sadar dapat dihambat dengan menjaga agar sfingter eksternus tetap berkontraksi atau melemaskan sfingter dan megontraksikan otot abdomen.
Sebenarnya stimulus dari pleksus mienterikus masih lemah sebagai relfeks defekasi, sehingga diperlukan refleks lain, yaitu refleks defekasi parasimpatis (segmen sacral medulla spinalis). Bila ujung saraf dalam rectum terangsang, sinyal akan dihantarkan ke medulla spinalis, kemudian secara refleks kembali ke kolon descendens, sigmoid, rectum, dan anus melalui serabut parasimpatis n. pelvikus. Sinyal parasimpatis ini sangat memperkuat gelombang peristaltic dan merelaksasi sfingter ani internus. Sehingga mengubah refleks defekasi intrinsic menjadi proses defekasi yang kuat Sinyal defekasi masuk ke medula spinalis menimbulkan efek lain, seperti mengambil napas dalam, penutupan glottis, kontraksi otot dinding abdomen mendorong isi feses dari kolon turun ke bawah dan saat bersamaan dasar pelvis mengalami relaksasi dan menarik keluar cincin anus mengeluarkan feses.
Baca Juga Artikel Yang Mungkin Berhubungan : Pengertian Seleksi Alam Dan Seleksi Seksual Dalam Biologi
Perbedaan Usus Halus Dan Usus Besar
- Untuk usus halus lebih panjang dari usus besar.
- Secara umum, lebar atau diameter dari usus halus ialah lebih kecil dari usus besar.
- Hampir semua bagian dari usus halus kecuali duodenum bersifat mobile, sebaliknya banyak bagian dari usus besar kurang mobilitas.
- Kemampuan isi usus halus lebih kecil dibandingkan isi usus besar.
- Usus halus memiliki mesenterium yang melewati bawah melintasi garis tengah ke fosa iliaka kanan sedangkan usus besar tidak.
- Usus besar memiliki penanda lemak yang melakat pada dinding yang dikenal sebagai “lapiran epiploicae” sedangkan usus halus tidak.
- Dinding luar usus halus yang halus sedangkan usus besar yang seperti kantung.
- Otot longitudinal usus halus membentuk lapisan kontinyu sekitarnya, sedangkan usus besar (kecuali usus buntu) direduksi yang membentuk tiga band yang disebut dengan “taniae coli”.
- Membran mukosa usus halus memiliki vili yang tidak hadir dalam usus besar.
- Dinding bagian dalam usus halus memiliki lipatan permanen yang disebut plicae circulares, sementara tidak ada lipatan tersebut ditemukan di dalam dinding usus besar.
- Patch player’s “agregrasi jaringan limfoid” yang hadir hanya dalam selpaut lendir usus halus sedangkan mereka tidak hadir dalam usus besar.
- Usus halus terletak di antara lambung dan usus besar, sedangkan usus besar ialah bagian terkahir dari saluran gastro-intestinal.
- Fungsi dasar dari usus halus untuk mencerna makanan dan menyerap nutrisi, sedangkan usus besar ilah meyerap kembali zat-zat tertentu dari makanan yang tidak tercerna dan menghilangkan limbah